Детские вирусные инфекции. Ветряная оспа
ВЕТРЯНАЯ ОСПА (ветрянка) – вирусная инфекция.
Вирус вызывает 2 клинических варианта: ветряную оспу и опоясывающий герпес. Считают, что ветряная оспа – это проявление первичной инфекции в восприимчивом организме (чаще у детей), опоясывающий герпес – это реактивация инфекции в ослабленном организме.
Восприимчивость к возбудителю ветряной оспы достаточно высока, хотя и не столь высока, как к вирусу кори. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой. Этот вирус тоже обладает высокой степенью летучести, и с потоком воздуха может переноситься на значительные расстояния.
Вирус длительно «живет» в клетках спинальных ганглиев (ганглий или нервный узел – скопление нервных клеток), в ганглиях лицевого и тройничного нервов. Под воздействием каких-либо провоцирующих факторов, вирус может активизироваться, в виде локальных высыпаний на коже – опоясывающего герпеса или опоясывающего лишая. Опоясывающий герпес – это заболевание характеризуется воспалением задних корешков спинного мозга и межпозвоночных ганглиев, а также появлением лихорадки, общей интоксикации и сыпи по ходу вовлеченных в процесс чувствительных нервов.
Ветряная оспа относится к числу наиболее часто встречающихся заболеваний детского возраста и имеет повсеместное распространение.
К 10-14 годам практически все дети приобретают иммунитет. Дети первых месяцев жизни болеют редко. Самая высокая заболеваемость ветряной оспой отмечается среди детей 3-6 лет, затем среди детей 1-2 лет и 7-14 лет. Наименьшие показатели заболеваемости среди детей в возрасте до 1 года.
Случаи ветряной оспы регистрируются на протяжении всего года, максимальная заболеваемость регистрируется в осенне-зимние месяцы, минимальная – летом. Групповая заболеваемость наблюдается чаще всего в организованных коллективах, среди детей дошкольного возраста.
Источник инфекции – больной ветряной оспой или опоясывающим герпесом. Инфекция передается воздушно-капельным путем, реже контактно-бытовым. Больной заразен в последние 1-2 дня инкубационного периода и до 5 дня от появления последних везикул. Вирус в большом количестве содержится в содержимом пузырьков и отсутствует в корочках.
Инкубационный период составляет от 14 до 21 дня.
Клиника. Заболевание обычно начинается остро, с повышения температуры тела до 37,5°С – 38,5°С, умеренно выраженные проявления интоксикации (головная боль, раздражительность), а также развития характерной пятнисто-везикулезной сыпи. Первые пузырьки, как правило, появляются на туловище, на волосистой части головы, лице.
 Красноватые пятнышки, которые вначале выглядят, как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, в тяжелых случаях элементы сыпи есть и на слизистых оболочках.
Красноватые пятнышки, которые вначале выглядят, как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, в тяжелых случаях элементы сыпи есть и на слизистых оболочках.
Динамика развития элементов сыпи (пятно – папула – везикула – корочка) происходит быстро: пятно превращается в везикулу в течение нескольких часов, везикула – в корочку за 1-2 сутки. Со 2-го дня периода высыпания поверхность везикулы становится вялой, морщинистой, центр ее начинает западать. В последующие дни образуются геморрагические корочки, которые постепенно (в течение 4-7 суток) подсыхают и отпадают; на их месте может оставаться легкая пигментация, в некоторых случаях – единичные рубчики («визитная карточка ветряной оспы»).
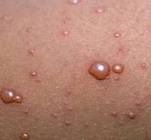 У больных ветряной оспой, высыпания на одном участке кожи, могут быть в разной стадии развития – от пятна до корочки. Кожа ладоней и стоп сыпью не покрывается.
У больных ветряной оспой, высыпания на одном участке кожи, могут быть в разной стадии развития – от пятна до корочки. Кожа ладоней и стоп сыпью не покрывается.
Тяжесть состояния зависит от количества высыпаний: при скудных высыпаниях заболевание протекает легко, чем больше высыпаний, тем тяжелее состояние ребенка. Каждое новое высыпание сопровождается повышением температуры тела. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней (в зависимости от тяжести течения заболевания). 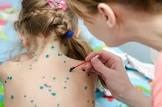 Лечение. Лечение больных ветряной оспой без осложнений проводится в амбулаторных условиях. Элементы сыпи необходимо смазывать антисептическими растворами (как правило – это водный раствор зеленки или марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний и позволяет отследить динамику появления высыпаний.
Лечение. Лечение больных ветряной оспой без осложнений проводится в амбулаторных условиях. Элементы сыпи необходимо смазывать антисептическими растворами (как правило – это водный раствор зеленки или марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний и позволяет отследить динамику появления высыпаний.
Ребенка, больного ветряной оспой, надо кормить теплой полужидкой пищей, обильно поить (впрочем, это относится ко всем детским инфекциям). Для профилактики инфицирования высыпаний следует ежедневно менять постельное белье и одежду больного ребенка. Помещение, в котором находится ребенок, необходимо регулярно проветривать, следя за тем, чтобы в комнате не было слишком жарко. При тяжелом течении заболевания больных госпитализируют.
Осложнения. Ветряная оспа у детей, как правило, протекает доброкачественно, но в ряде случаев возможно развитие осложнений, которые развиваются при воздействии самого вируса или в результате присоединения бактериальной флоры.
Наиболее часто диагностируются кожные поражения в результате инфицирования элементов сыпи: возникновение очагов нагноения, абсцессов, флегмон, отитов, синуситов, конъюнктивитов, рожи, скарлатины, лимфоаденитов, стоматитов, пневмоний. Возможно развитие миокардита – воспаление сердечной мышцы; поражения почек (нефрит) или печени (гепатит), суставов (артрит).
Профилактика. Больной подлежит изоляции на дому до 5-го дня с момента появления последнего элемента сыпи. Детей до 3 лет, бывших в контакте с больным ветряной оспой и не болевших ею ранее, разобщают с 11 по 21 день, с момента контакта.
Согласно Национальному календарю профилактических прививок и перечню профилактических прививок по эпидемическим показаниям, иммунизация детей против ветряной оспы проводится по медицинским показаниям.
После ветряной оспы, также, как и после всех детских инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
Войтешонок Н.И., врач по медицинской профилактике